Коронарное шунтирование или стентирование? Как принимается решение?
Содержание
- Основные различия: что такое стентирование и шунтирование?
- Стентирование: преимущества и ограничения
- Шунтирование: случаи, когда оно является «золотым стандартом»
- Как принимается решение? Подход «Сердечного консилиума»
- Критический выбор у пациентов с сахарным диабетом
- Сравнение процессов восстановления
- Резюме: Часто задаваемые вопросы (ЧЗВ)
- Жизнь после лечения и применение лекарств
- Видео
Основные различия: что такое стентирование и шунтирование?
Хотя оба метода направлены на улучшение кровоснабжения сердца, их механизмы и способы применения совершенно различны.
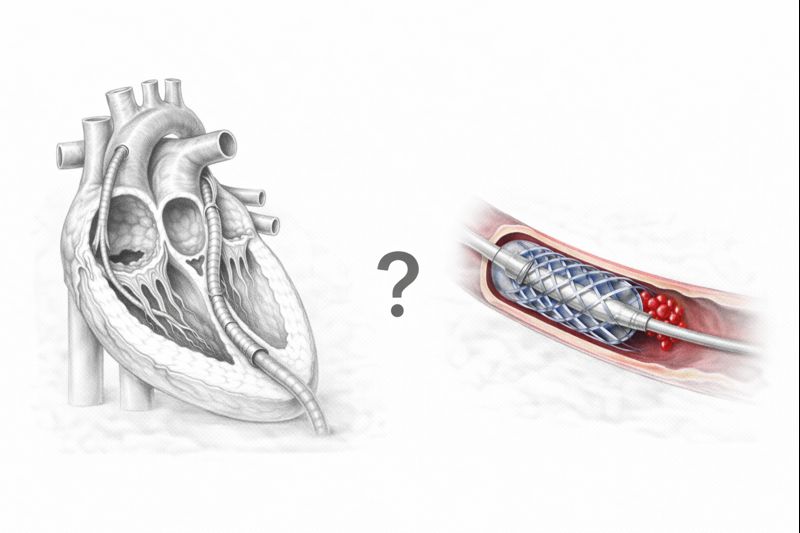
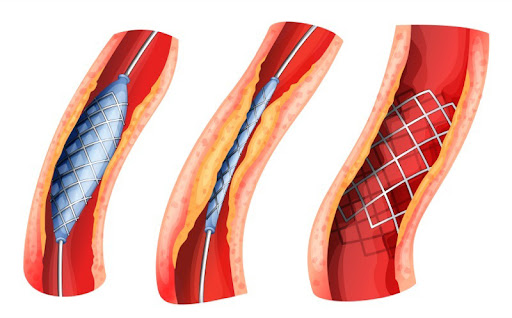
Чрескожное коронарное вмешательство (стентирование): В народе известно как «баллонная ангиопластика» или «установка каркаса». Это процедура, которая обычно выполняется через артерию в паху или на запястье и не требует хирургического разреза. В ангиографической лаборатории к месту сужения подводится тонкий провод, сначала сужение расширяется баллоном, а затем устанавливается металлический каркас (стент), чтобы предотвратить повторное сужение сосуда.
Аортокоронарное шунтирование (АКШ): Вместо того чтобы открывать закупоренный сосуд, создается новый путь (мост) в обход закупоренного участка. Здоровые сосуды, взятые из другой части тела (из грудной клетки, руки или ноги), пришиваются за местом закупорки. Таким образом, кровь достигает сердца по новому пути, минуя закупоренный.
[Иллюстрация аортокоронарного шунтирования]
Стентирование: преимущества и ограничения
С развитием технологий стенты спасают жизни, особенно в острых ситуациях.
- Скорость и комфорт: Грудная клетка не вскрывается, общая анестезия не требуется. Пациент обычно находится в сознании во время процедуры.
- Короткий срок пребывания: Если осложнений не возникает, пациент может быть выписан через 24 часа и вернуться к работе через несколько дней.
- Стенты с лекарственным покрытием: В старых металлических стентах риск повторного сужения сосуда был выше. Современные стенты с лекарственным покрытием снизили этот риск до 5-10%, предотвращая пролиферацию клеток.
Ограничения: Если структура сосуда сильно кальцинирована, извилиста или сужение очень длинное, установка стента может быть технически сложной или вероятность успеха может снизиться. Кроме того, стент не устраняет бляшку внутри сосуда, а лишь прижимает ее к стенке.
Шунтирование: случаи, когда оно является «золотым стандартом»
Шунтирование может пугать пациентов, поскольку это «операция на открытом сердце», но с точки зрения долгосрочных результатов, особенно у сложных пациентов, оно не имеет себе равных.
- Полная реваскуляризация: При шунтировании хирург, независимо от степени кальцификации закупоренного сосуда, обходит этот участок и пришивает сосуд к чистому месту. Это обеспечивает гораздо более гарантированный кровоток.
- Долгосрочное решение: Особенно при использовании артерии, взятой из грудной клетки (LIMA), проходимость этого сосуда в течение 10-20 лет составляет более 90%.
- Защита от сердечного приступа: Даже если основной сосуд в области шунтирования полностью закупорится в будущем, риск сердечного приступа очень низок, пока шунт функционирует.
Как принимается решение? Подход «Сердечного консилиума»
В современной медицине это решение не оставляется на усмотрение одного врача. «Сердечный консилиум» (Heart Team), состоящий из кардиологов и сердечно-сосудистых хирургов, совместно оценивает ангиографические снимки и клиническое состояние пациента.
Наиболее важные факторы, влияющие на решение, следующие:
- Распространенность поражения сосудов (оценка SYNTAX): Если имеется только одно или два коротких и простых сужения, предпочтение отдается стентированию. Однако при поражении трех сосудов, сужениях в области бифуркации или обширном кальцинозе оценка будет высокой, и рекомендуется шунтирование.
- Заболевание левой главной коронарной артерии: Если имеется сужение в главной артерии, питающей 70% сердца, хирургическое вмешательство обычно считается более безопасным и долгосрочным.
- Функции сердца: У пациентов со сниженной сократительной способностью сердца (ФВ) шунтирование более успешно в долгосрочной перспективе для сохранения функций сердца.
Критический выбор у пациентов с сахарным диабетом
Пациенты с диабетом составляют особую группу. Сахарный диабет диффузно (широко) повреждает структуру сосудов; то есть могут быть последовательные сужения, как бусины на нитке, по всему сосуду.
Научные исследования (например, исследование FREEDOM) четко показали, что у диабетических пациентов с многососудистым поражением шунтирование продлевает жизнь и значительно снижает риск сердечного приступа по сравнению со стентированием. Стенты у диабетических пациентов чаще склонны к повторной закупорке. Поэтому у диабетических пациентов чаша весов обычно склоняется в сторону хирургического вмешательства.
Сравнение процессов восстановления
С точки зрения комфорта пациента стентирование значительно превосходит, но «восстановление» — это не только заживление ран.
- После стентирования: Физическое восстановление занимает 1-2 дня. Однако пациент должен строго соблюдать прием антикоагулянтов (двойная терапия). Установка стента не означает конец болезни; если не изменить образ жизни, сужение может возникнуть в другом месте.
- После шунтирования: Средний срок пребывания в больнице составляет 5-7 дней. Для сращения грудины необходимо лежать на спине в течение 4-6 недель и не поднимать тяжести. Полное восстановление и увеличение переносимости физических нагрузок может занять 2-3 месяца. Однако после полного восстановления пациент обычно чувствует себя более свободно с точки зрения переносимости нагрузок, чем пациент со стентом.
Резюме: Часто задаваемые вопросы (ЧЗВ)
В чем основное различие между коронарным шунтированием и стентированием?
Что более рискованно: стентирование или шунтирование?
Может ли стентированный сосуд снова закупориться?
Сколько живут пациенты после шунтирования?
Подробнее о сложном решении
Стент или шунтирование? Что лучше для пациентов с диабетом? Вы можете ознакомиться со специальной страницей, которую мы подготовили для ответов на 25 наиболее часто задаваемых вопросов о процессе принятия решений, рисках и долгосрочных результатах.
Жизнь после лечения и применение лекарств
Какой бы метод ни был выбран, основное заболевание — «атеросклероз» — сохраняется. Поэтому процесс после лечения не менее важен, чем сама процедура.
- Лекарства: Пациенты со стентами должны принимать два разных антикоагулянта в течение определенного периода (прекращение приема может привести к образованию тромба внутри стента). Пациентам после шунтирования обычно достаточно одного антикоагулянта (аспирин и т. д.).
- Образ жизни: Курение должно быть полностью прекращено. Необходимо соблюдать средиземноморскую диету, регулярно гулять, контролировать артериальное давление и уровень холестерина.
Вывод: Совместное решение
Лучшее лечение — это то, которое соответствует медицинским реалиям пациента и его социальным ожиданиям. Если ваш врач говорит: «Подойдет и стент, и операция», не стесняйтесь спросить о рисках и 10-летних перспективах обоих методов. Помните: цель — не просто спасти сегодняшний день, а прожить долгую и здоровую жизнь.