Содержание
- Что такое терминальная стадия сердечной недостаточности?
- Каковы причины развития этой стадии?
- Симптомы: Призыв организма о помощи
- Процесс диагностики и оценки
- Трансплантация сердца: Вершина хирургического лечения
- Устройства механической поддержки (LVAD): Мост к трансплантации
- Медикаментозное лечение и паллиативная помощь
- Заключение
Что такое терминальная стадия сердечной недостаточности?
Терминальная (или конечная) стадия сердечной недостаточности возникает в результате повреждения структуры или функции сердца, что серьезно нарушает его способность перекачивать достаточное количество крови по организму. Эти пациенты испытывают серьезные симптомы (одышка, чрезмерная усталость) даже в покое или при малейшей нагрузке, несмотря на оптимальную медикаментозную терапию, кардиостимуляторы (CRT) и другие вмешательства. Заболевание характеризуется частыми госпитализациями, нарушением функций органов и высокой смертностью. Это указывает на то, что сердце больше не может самостоятельно выполнять свои функции.
Каковы причины развития этой стадии?
Многие хронические заболевания сердца со временем могут прогрессировать до терминальной стадии сердечной недостаточности:
- Ишемическая кардиомиопатия: Наиболее частой причиной является необратимое повреждение значительной части сердечной мышцы в результате перенесенных обширных инфарктов.
- Дилатационная кардиомиопатия: Ослабление и расширение сердечной мышцы с потерей ее силы по генетическим, вирусным или неизвестным причинам.
- Гипертрофическая кардиомиопатия: Аномальное утолщение сердечной мышцы, препятствующее наполнению сердца кровью.
- Нелеченые клапанные пороки: Состояния, такие как тяжелый аортальный стеноз или митральная недостаточность, которые годами перегружают сердце.
- Врожденные пороки сердца: Могут развиваться со временем у пациентов, родившихся со сложными врожденными аномалиями и достигших взрослого возраста.
- Неконтролируемая гипертензия: Усталость сердца и развитие недостаточности из-за многолетнего воздействия высокого кровяного давления.
Симптомы: Призыв организма о помощи
При терминальной стадии сердечной недостаточности симптомы полностью захватывают повседневную жизнь пациента:
- Одышка в покое: Затрудненное дыхание даже сидя или лежа, необходимость увеличивать количество подушек ночью.
- Чрезмерная усталость и истощение (кахексия): Невозможность выполнять даже простейшие действия (одевание, ходьба) из-за нехватки энергии, значительная потеря мышечной массы и веса.
- Распространенное скопление жидкости в организме (анасарка): Выраженные отеки на ногах, в брюшной полости (асцит) и даже по всему телу.
- Потеря аппетита и тошнота: Возникают из-за снижения кровоснабжения кишечника и отеков.
- Снижение когнитивных функций: Спутанность сознания или проблемы с памятью из-за недостаточного кровоснабжения мозга.
Процесс диагностики и оценки
Диагноз терминальной стадии сердечной недостаточности ставится на основе клинического состояния пациента и комплексных исследований. Процесс оценки для трансплантации сердца или других передовых методов лечения требует междисциплинарного подхода:
- Эхокардиография (ЭхоКГ): Оценивает насосную функцию сердца (фракцию выброса – ФВ), его размеры и функцию клапанов. Обычно ФВ составляет менее 25%.
- Катетеризация правых отделов сердца: Непосредственно измеряет внутрисердечное давление и давление в легочной артерии, объективно определяя тяжесть недостаточности и сопротивление легочных сосудов. Это критически важный тест для оценки пригодности к трансплантации.
- Кардиопульмональный нагрузочный тест (КПНТ): Измеряет максимальную способность пациента к потреблению кислорода (VO2 max), показывая его функциональное состояние и прогноз заболевания.
- Анализы крови: Проводятся для оценки функции почек, печени и других органов.
- Психосоциальная оценка: Оценивает психологическую готовность пациента и его семьи к этому трудному процессу и достаточность систем социальной поддержки.
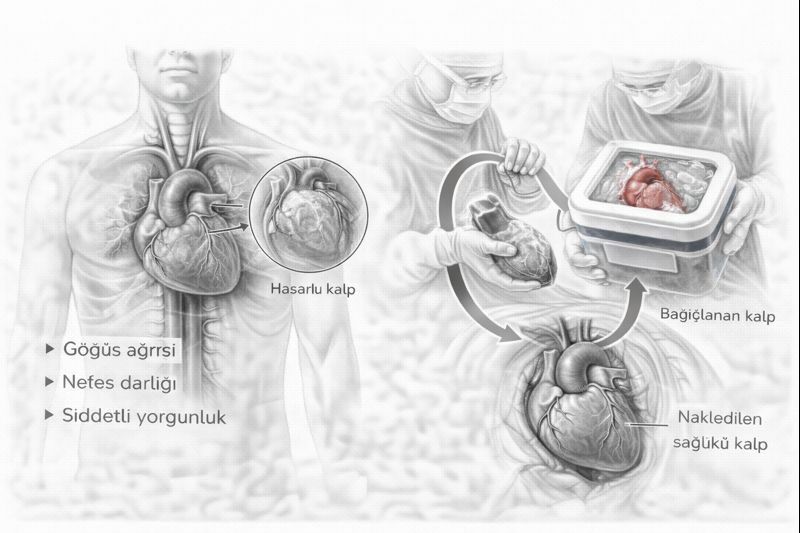
Трансплантация сердца: Вершина хирургического лечения
Трансплантация сердца — это жизнеспасающая операция для пациентов с терминальной стадией сердечной недостаточности, у которых не осталось других вариантов лечения. Цель состоит в том, чтобы дать пациенту не только более долгую жизнь, но и активную и качественную.
Кто является кандидатом на трансплантацию сердца?
Решение о трансплантации — это сложный процесс, требующий тщательной оценки многих факторов. Общие критерии для кандидатов:
- Показания: Симптомы терминальной стадии сердечной недостаточности и плохой прогноз, несмотря на максимальное лечение.
- Отсутствие противопоказаний: Активная инфекция, недавно перенесенный рак, необратимое серьезное повреждение легких, почек или печени, зависимость от курения/алкоголя/наркотиков являются препятствиями для трансплантации.
- Возраст: Хотя 65-70 лет обычно считается верхним пределом, биологический возраст пациента и общее состояние здоровья более важны.
- Психосоциальная пригодность: Наличие психологической готовности и семейной поддержки для соблюдения сложного режима лечения после операции.
Лист ожидания и подбор органа
Подходящие пациенты регистрируются в Национальной системе координации трансплантации органов. Очередность определяется такими факторами, как совместимость групп крови, размер тела (донор и реципиент должны быть примерно одинакового веса), тканевая совместимость и срочность состояния пациента. Этот процесс очень сложен для пациентов из-за неопределенности.
Как проводится операция по трансплантации сердца?
- Подготовка и доступ: При наличии подходящего донорского сердца пациент срочно доставляется на операцию. Грудина (стернум) вскрывается для доступа к сердцу.
- Кардиопульмональный шунт: Пациент подключается к аппарату искусственного кровообращения, который берет на себя кровообращение и дыхание во время операции.
- Удаление больного сердца: Пока кровообращение в организме поддерживается аппаратом, хирург удаляет больное сердце пациента, отсекая его от основных сосудов (аорты, легочной артерии, полых вен).
- Имплантация нового сердца: Здоровое донорское сердце, доставленное в специальном растворе, с большой тщательностью пришивается к сосудам реципиента.
- Запуск нового сердца: После завершения швов кровоток в сердце восстанавливается. Новое сердце обычно начинает биться само; иногда может потребоваться небольшой электрический разряд (дефибрилляция). Когда функции сердца стабилизируются, пациент отключается от аппарата искусственного кровообращения.
- Завершение: После контроля кровотечения грудина закрывается, и пациент переводится в отделение интенсивной терапии.
Возможные риски и осложнения
- Отторжение органа (реакция отторжения): Иммунная система организма воспринимает новое сердце как чужеродное и атакует его. Для минимизации этого риска пожизненно используются иммуносупрессивные препараты.
- Инфекция: Иммуносупрессивные препараты делают пациента более уязвимым к инфекциям.
- Побочные эффекты лекарств: Иммуносупрессивные препараты могут привести к почечной недостаточности, высокому кровяному давлению, диабету и повышенному риску рака.
- Кардиальная аллотрансплантационная васкулопатия (КАВ): Сужение коронарных артерий пересаженного сердца со временем является одной из наиболее важных долгосрочных проблем.
Жизнь после трансплантации: Новое начало
Период после трансплантации требует тщательного пожизненного наблюдения.
- Дисциплина приема лекарств: Ежедневный, своевременный и точный прием иммуносупрессивных препаратов имеет жизненно важное значение.
- Биопсии и обследования: Для ранней диагностики отторжения органа в первый год часто проводятся биопсии сердца и регулярные эхокардиографические обследования.
- Здоровый образ жизни: Защита от инфекций, здоровое питание, регулярные физические упражнения и отказ от курения являются краеугольными камнями новой жизни.
Устройства механической поддержки (LVAD): Мост к трансплантации
Для некоторых пациентов, ожидающих трансплантации сердца или не подходящих для нее, устройства поддержки левого желудочка (LVAD) могут стать надеждой. Эти устройства представляют собой механические насосы, которые берут на себя функцию перекачивания крови сердцем. Они могут использоваться как «мост к трансплантации» (для поддержания жизни пациента до нахождения подходящего сердца) или как «конечное лечение» (для улучшения качества жизни пациентов, не имеющих шансов на трансплантацию).
Медикаментозное лечение и паллиативная помощь
Для пациентов, не подходящих для трансплантации или лечения с помощью устройств, терапия направлена на облегчение симптомов, улучшение качества жизни и сокращение числа госпитализаций. Диуретики (мочегонные средства), сосудорасширяющие препараты и контроль боли являются важной частью этого процесса. Команда паллиативной помощи помогает пациенту и его семье получить физическую и духовную поддержку в этот трудный период.
Заключение
Терминальная стадия сердечной недостаточности — одна из самых сложных областей современной медицины. Однако в этой мрачной картине трансплантация сердца для подходящих пациентов означает буквально новое рождение. Хотя это требует сложного периода ожидания, сложной операции и пожизненной дисциплины лечения, после успешной трансплантации пациенты снова испытывают радость от возможности дышать, ходить и проводить качественное время со своими близкими. Не следует забывать о критической важности донорства органов в этом процессе; ведь каждое пожертвование — это рука помощи, протянутая пациенту, ожидающему надежды на жизнь.