В этом подробном руководстве мы рассмотрим все детали: почему возникает эта «тихая угроза» в груди, ее предупреждающие признаки, такие как боль в спине, различия между открытой хирургией и современным методом TEVAR (стентирование), а также процесс лечения.
Содержание
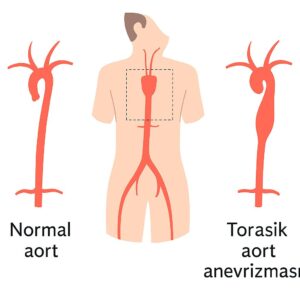
Анатомия: Где находится грудная аорта?
Аорта имеет форму трости. Она выходит из сердца, образует дугу и спускается вниз за грудной клеткой (слева от позвоночника). Грудная аорта — это «нисходящая» часть, которая начинается после области дуги и простирается до диафрагмы.
[Изображение анатомии грудной аорты]
Эта область очень чувствительна с хирургической точки зрения, так как является местом отхождения тонких сосудов, питающих спинной мозг.
Причины возникновения Факторы риска
Грудные аневризмы обычно возникают в результате структурного ослабления стенки сосуда. Наиболее частые причины:
- Атеросклероз (уплотнение сосудов): Курение, высокий уровень холестерина и пожилой возраст приводят к образованию бляшек на стенках сосудов. Эти бляшки ослабляют стенку сосуда, создавая основу для расширения.
- Гипертония: Неконтролируемое высокое кровяное давление постоянно «бьет кувалдой» по стенке сосуда, вызывая его расширение.
- Генетические заболевания: Заболевания соединительной ткани, такие как синдром Марфана, синдром Лойса-Дитца и синдром Элерса-Данлоса, являются наиболее важными причинами образования аневризм в молодом возрасте.
- Травма: Тяжелые травмы грудной клетки, такие как серьезные дорожно-транспортные происшествия или падения с высоты, могут привести к повреждению (травматической транссекции) этой области аорты.
Сигналы организма: Симптомы
Аневризмы обычно растут бессимптомно. Однако по мере увеличения диаметра (обычно более 5-6 см) они начинают давить на соседние органы, вызывая симптомы:
- Боль, отдающая в спину: Это наиболее частый симптом. Может ощущаться постоянная, тупая и пронзительная боль между лопатками.
- Охриплость голоса: Возникает в результате давления расширенной аорты на нерв, идущий к голосовым связкам.
- Затруднение глотания: Ощущение застревания пищи возникает из-за давления на пищевод, расположенный непосредственно перед аортой.
- Одышка: Развивается в результате давления на трахею.
Неотложное состояние: Если внезапно возникает очень сильная, «разрывающая» боль в спине или груди, это является признаком расслоения аорты и требует немедленного вмешательства.
Методы диагностики
Диагноз обычно ставится случайно при рентгенографии легких или томографии, сделанных по другой причине. Для окончательного диагноза:
- Компьютерная томография (КТ) ангиография: Золотой стандарт. Диаметр, длина и анатомическая структура аневризмы измеряются с миллиметровой точностью.
- МР-ангиография: Не содержит радиации, предпочтительна для пациентов, требующих частого наблюдения.
Варианты лечения
Решение о лечении принимается в зависимости от диаметра аневризмы, скорости ее роста и жалоб пациента.
1. Медикаментозное наблюдение (наблюдение)
У пациентов, у которых диаметр не достиг хирургического предела (обычно 5,5 см), проводится контроль артериального давления и регулярное КТ-наблюдение. Курение должно быть полностью прекращено.
2. Эндоваскулярный метод (TEVAR)
В настоящее время это метод первого выбора при аневризмах грудной аорты (торакальная эндоваскулярная коррекция аорты). Не требует открытой операции.
- Как это делается? Через пах в область аневризмы вводится стент с тканевым покрытием (искусственный сосуд), продвигаемый внутри сосуда.
- Преимущество: Грудная клетка не вскрывается, кровопотеря минимальна, выздоровление очень быстрое (1-2 дня госпитализации).
3. Открытая хирургия
Предпочтителен для пациентов, анатомия которых не подходит для процедуры TEVAR, или при заболеваниях соединительной ткани, таких как синдром Марфана. Грудная клетка вскрывается, расширенный сосуд иссекается, и на его место вшивается искусственный сосуд.
Риски операции (риск паралича)
Наиболее частый вопрос и опасение пациентов при хирургии грудной аорты — это риск параплегии (паралича ног). От грудной аорты отходят тонкие сосуды, питающие спинной мозг. Повреждение этих сосудов во время операции или стентирования может привести к временной или постоянной потере силы.
Однако в настоящее время благодаря таким мерам, как дренирование спинномозговой жидкости (дренирование СМЖ) и контролируемое повышение артериального давления, этот риск снижен до 2-3%.
Процесс восстановления
- После TEVAR: Пациент обычно встает на следующий день и выписывается через 2-3 дня. Возвращается к повседневной жизни в течение недели.
- После открытой операции: Требуется 5-7 дней госпитализации и 4-6 недель домашнего отдыха.
Часто задаваемые вопросы (FAQ)
Когда необходима операция по поводу аневризмы грудной аорты?
Обычно вмешательство требуется, когда диаметр аорты достигает 5,5 см и более или увеличивается более чем на 0,5 см в год. При генетических состояниях, таких как синдром Марфана, предел может составлять 4,5–5,0 см.
Можно ли применять TEVAR (закрытый метод) всем?
Нет. Для применения TEVAR должны быть здоровые участки сосуда (зоны приземления) в начале и конце аневризмы, за которые стент может закрепиться. Кроме того, структура сосуда не должна быть чрезмерно извилистой. Пригодность определяется с помощью КТ-ангиографии.
Аневризма уменьшается сама по себе?
Нет, расширенный аортальный сосуд сам по себе не уменьшается. Лекарства могут только замедлить скорость роста и предотвратить разрыв. Окончательное решение — механическое восстановление (стентирование или хирургия).
Высок ли риск паралича?
Этот риск, который раньше был высоким, значительно снизился благодаря современным методикам и методу TEVAR. В опытных центрах этот показатель составляет менее 5%.

